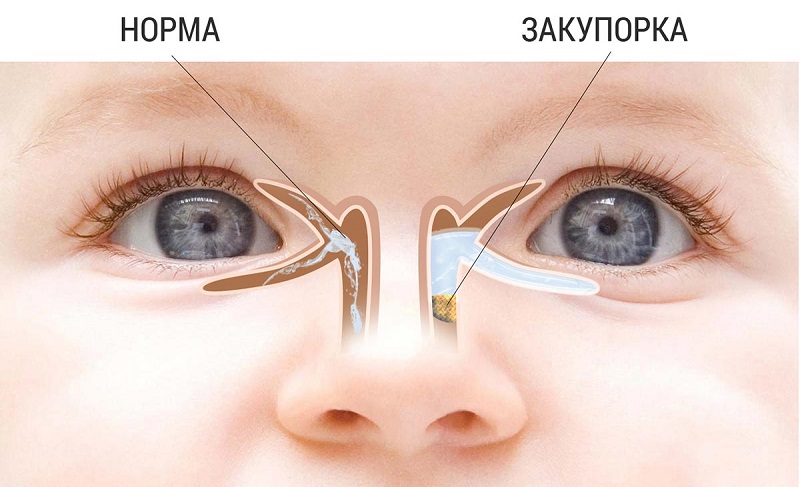
Болезнь дакриоцистит возникает у детей вследствие нарушения проходимости слезных каналов, что способствует развитию патогенных микроорганизмов и воспалению слизистой слезного мешка. Своевременное лечение дакриоцистита предотвратит серьезные гнойные воспалительные осложнения носовых каналов и мозга ребенка (абсцесс, менингит, гнойные кисти или энцефалит).
Причины возникновения дакриоцистита у ребенка
Все причины возникновения дакриоцистита у взрослых и детей разделяют на врожденные и приобретенные.
Врожденный дакриоцистит
Новорожденный ребенок рождается с нарушение проходимости слезных путей (сужение, полная закупорка слезных каналов или наличие складчатых участков на слизистой оболочке слезного мешка), сохранение, так называемой, желатиновой пробки (она защищает нижнюю часть слезно-носового канала при внутриутробном развитии и разрывается при первом вдохе).
Приобретенный дакриоцистит
Ребенку и взрослому можно приобрести болезнь благодаря наличию инородных тел в слезно-носовом канале (реснички, пыль и другое), гнойному конъюнктивиту или других инфекционных заболеваниям глаз и слизистой оболочки носа, последствию травм глаз, воспалению гайморовой пазухи или других пазух носа.
Симптомы дакриоцистита у детей
Первым и главным симптомом начала дакриоцистита является обильное слезотечения и припухлость слезного мешка (припухлость проявляется возле внутреннего уголка глаза) у ребенка. Если немного надавить на эту область пальцем может начаться выделение гнойной или слизисто-гнойной прозрачно-желтоватой жидкости. Также может наблюдаться отек конъюнктивы век.
К другим симптомам дакриоцистита относится:
- покраснения внутренних уголков глаз,
- зуд,
- повышенная температура тела,
- болевые ощущения при легком прикасании к припухлостях.
В зависимости от формы течения дакриоцистита, клиническая картина может немного отличатся.
Острый дакриоцистит
При острой форме дакриоцистита наблюдается у ребенка сильное покраснение и отек области слезного мешка, это приводит к закрытию глазной щели. Через два-три дня во внутреннем уголке глаз формируются фистулы (отверстие), которая самостоятельно вскрывается, с них выделяются гнойное содержимое из воспаленных слезных мешков.
Хронический дакриоцистит
В случаи хронического течения дакриоцистита происходит у детей сильное растяжение слезных мешков, кожные покровы которые, находятся над слезным мешком, приобретают синеватый оттенок.
Откуда берется гной в глазу у ребенка при дакриоцистите?
Дакриоцистит, как и конъюнктивит, это воспалительное заболевание глаз. При заболевании у ребенка происходит застой слез, что способствует развитию вредной микрофлоры в слезном мешке и слезных каналах. В результате воспалительного процесса и жизнедеятельности гноеродних микроорганизмов (стафилококков, стрептококков, менингококков и других) возникает нагноение.
Диагностика
Для постановки и подтверждения диагноза дакриоцистита, будет достаточно осмотра ребенка детским офтальмологом, но при тяжелых формах болезни проводят проверку проходимости носослезного канала. Эта проверка основана на закапывании, непосредственно, в конъюнктивный мешок контрастного (красящего) вещества. Для этого используют пробу Бугаева и Веста.
Проба Веста
Чистый ватный тампон помещают в носовой проход, в то время как глаза закапывают раствором колларгола. Если тампон не окрашивается в течении – 5-10 минут ребенку устанавливают непроходимость слезных путей.
Проба Бугаева для определения болезни дакриоцистит
Проба Бугаева или флюоресцеиновая инстилляционная проба – в глаза ребенка закапывают раствор флюоресцеина и осматривают их с помощью специальной лампы с синим фильтром. После чего подсчитывают количество участков, которые не закрасились и количество точечных дефектов (изъянов) конъюнктивы и роговицы глаза. Более 10 дефектов или же разрывов слезной пленочки говорят о паталогических изменения глаза.
Так же, в качестве диагностики используют:
- диагностическое зондирование (промывание слезных каналов),
- пассивная слезно-носовая проба для подтверждения непроходимости каналов,
- УЗИ глазного яблока или биомикроскопию,
- контрастная рентгенография слезных путей (раствор йодолипола) – используют для уточнения уровня закупорки или сужения слезных каналов,
- бактериологический посев отделяемого – для определения возбудителя воспаления.
Все эти методы позволяют досконально изучить все структуры глазного яблока и правильно поставить диагноз для назначения корректного и эффективного лечения дакриоцистита.
Как отличить дакриоцистит от конъюнктивита?
При конъюнктивите у ребенка наблюдается покраснение глаз, возникает зуд и жжение, возможна незначительная припухлость век и выделения с глаз. Если же это дакриоцистит, покраснения не наблюдается, но появляется сильное слезотечение, если же легонько надавить на слезной мешок выделяется гной или слизь. Наблюдается припухлость внутренней области уголка глаз.
Лечение дакриоцистита у детей
При врожденном дакриоцистите проводят лечение новорожденных с помощью массажа, зондирования и промывания глаз. При вторичном заболевании нужны сложные оперативные вмешательства для частичного или полного восстановления нарушения слезоотделения.
Медикаментозное лечение используют для предотвращения инфекций и борьбы с патогенными бактериями. Для этого используют ряд противовоспалительных препаратов, капли, мази, антибиотики, в редких случаях применяют гормональные препараты.
Какие детские капли стоит выбрать для лечения дакриоцистита?
Все лекарства должны быть прописаны вашим лечащим врачом. Самыми распространенными и эффективными препаратами являются следующие:
- «Колларгол» — противовоспалительные и бактерицидные капли;
- «Сигнецеф» — антибактериальный препарат, в котором активным веществом выступает антибиотик левофлоксацин, активный против стафилококков, стрептококков и энтеробактерий, которые могут бистро и активно размножаться в благоприятной среде слезных каналов;
- «Ципромед» — по своему действию похож на «Сигнецеф», считается его аналогом;
- «Альбуцид» — не желателен для применения новорожденным, вызывает жжение и уплотнение эмбриональной пленки. Применяется только по назначению врача, в случаи ели другие капли бессильны;
- «Тобрекс» — быстро действенное бактерицидное средство, сильный антибиотик;
- «Левомицетин» — может быть назначен как в виде капель, так и в виде мазей. Мазь нужно закладывать на ночь, за нижнее веко ребенку;
- «Офтальмоферон» — антимикробный и противовирусный препарат из семейства интерферонов. Оказывает местноанастезирующий эффект, который способен уменьшить чувство дискомфорта и жжения в глазах;
- «Флоксал» — применяется для лечения воспалительных заболеваний отделов глаз, которые вызваны чувствительными к данному препарату бактериями (стрептококками, стафилококками, сальмонеллами, шигелами и др.);
- «Витабакт» — противомикробный препарат, который имеет влияние, помимо бактерий, так же на некоторые виды вирусов и грибков, которые могут вызывать сопутствующие заболевания при дакриоцистите;
- «Вигамокс» — используется для лечения воспалений, которые вызваны устойчивыми к другим антибактериальным препаратам, микроорганизмами;
- «Гентамицин» — назначают в виде, как капель, так и мазей, при сопутствующих воспалительных процессах слезного мешка и канала.
Если, врач назначил несколько препаратов, применять их стоит с промежутком не меньше 15 минут. Обязательным условием медикаментозного лечения дакриоцистита является сочетания последнего с массажем.
Как правильно делать ребенку массаж при дакриоцистите?
Перед началом массажа нужно тщательно вымыть руки и обработать специальным антисептическим средством или использовать стерильные перчатки. Дальше следует осторожно выдавить содержимое слезного мешка и очистить глазки от гноя и слизи с помощью промывания раствором фурацилина.
После проведения подготовительных манипуляций можно приступать к массажу. Лучше всего проводить его перед кормлением и не меньше пяти раз в день, в первые 2 недели заболевания, рекомендуется до 10 раз в день.
Техника массажа:
Шаг № 1.
Указательный палец ставим на внутренний уголок глаза малыша, подушечкой пальца в сторону переносицы. Важно знать, что массаж правильно проводить именно указательным пальцем.
Шаг № 2
Легонько надавливаем на эту точку. Нажатие должно быть в меру сильным, для того что бы можно было пробить пленочку, которая закрывает слезной канал.
Шаг № 3
Пальцами совершайте движения вниз, вдоль переносицы, не переставая надавливать на кожу. Это движения должно быть резким и уверенным. Это нужно для того что бы порвать, а не растянуть (как при обычном поглаживании) пленочу, которая препятствует движению жидкости с слезного канала в носовую полость. С помощью таких резких движений вы проталкиваете скопившуюся над перегородкой жидкость и гной в носовую полость.
Шаг № 4
После того как ваш палец достигнет низа переносицы, лучше всего слегка ослабить нажим, но не отрывать палец от кожи, и возвращайте его в исходное положение на уголки глаз.
Шаг № 5
Дальше повторяйте шаги 2 и 3. За один сеанс массажа нужно сделать 10-13 вот таких движений, но не больше, дабы не растянуть перегородку в канале.
Если вы делаете все верно, то сможете увидеть, как слезы с гноем начали выступать из канальцев в глаза. В случаи если на протяжении 23 недель массаж не дает никаких результатов, проводят зондирование слезного канала.
Зондирования при дакриоцистите
Эта процедура проводится амбулаторно. Врач-офтальмолог под местным наркозом вводит зонд через слезную точку в слезно-носовой канал. Это позволяет пробить пленочку которая сохранилась и расширить канал для нормального оттока слез. В трети случаев зондирование приходится повторять еще раз через несколько дней. Данная процедура позволяет восстановить отток слез у 90% случаев.
Сейчас набирает популярности, как вид зондирования, бужирование слезного канала. Этот метод заключается в ведении специального зонда – бужа в слезные канальцы. Буж раздвигает и расширяет суженые стенки слезно-носового канала. Иногда во время бужирования используют синтетические эластические нити или полые трубочки.
Можно ли вылечить дакриоцистит без зондирования?
Ответ – конечно можно. В большинстве случаев, выполнения предписаний врача, правильно проведенный курс массажа поможет справиться с заболеванием. Но если вы видите что на протяжении 3 недель, такой терапии не дает никакого результата, обязательно обращайтесь к врачу для проведения зондирования. С этой процедурой лучше не затягивать, вовремя не проведенное зондирование может привести к более грубому операционному вмешательству или к осложнениям.
Оперативное лечение
Оно на прямую зависит от возраста ребенка и типа дакриоцистита.
При первичном заболевании у новорожденных используют менее травматическую операцию – лазерную или эндоскопическую дакриоцисториностомию.
Лазерная дакриоцисториностомия
С помощью эндоскопа с лазером в носовой кости делают отверстие, которое соединяет носовую полость и слезной мешок.
Эндоскопическая дакриоцисториностомия
Похожая процедура с лазерной дакриоцисториностомией, так же делают новый проход между слезным протоком и носовой полостью, с помощью разреза на месте закупоренного слезного протока.
Вторичный дакриоцистит у ребенка лечат только оперативным путем.
Одним из видов операций является интубирование слезного протока – введения в слезной канал тонкую силиконовую трубку, которая поддерживает проходимость слезного протока. Через некоторое время, от 3 недель до года, трубку извлекают, вокруг трубки формируется новая оболочка. За счет этой оболочки проток сохраняется и после извлечения трубки.
Надлом носовой кости, без смещения осколков
Детям проводят очень редко, только в самых крайних случаях. Процедуру проводят для восстановления проходимости слезного протока путем разрушения и смещения одной из носовых костей.
Баллонная дакриоцистопластика
Через отверстие в уголку глаза вводят тонкий проводник, к которому прикреплен микроскопический расширяющийся баллон. Его подводят к месту закупорки и заполняют жидкостью, вследствие чего баллон раскрывается и расширяет проток. После чего его извлекают по проводнику.
Дакриоцисториностомия
У детей данный вид хирургического вмешательства почти не применяют. Метод заключается в создании нового протока между слезным мешком и носовой полостью, который огибает закупоренный проток. Через слезной мешок вставляют трубку в носовую полость через отверстие в кости. Эта трубка остается на 5-6 недель.
Как понять, что дакриоцистит полностью прошел?
Если все предписания врача были выполнены верно, вы увидите что у ребенка начинает выделяться слеза естественным путем. Исчезают все признаки воспалительного процесса и дакриоцистита, такие как припухлость и покраснение.
После того как вы увидели эти признаки стоит повторно обратится к врачу для проведения исследования проходимости носовых путей с помощью пробы Бугаева или Веста. Ели после проведения ватный тампон, который вставляется в нос, окрашивается, можно говорить о полном выздоровлении вашего ребенка.
Но, все же, даже при успешном лечении, стоит уделять особое внимание гигиене глаз ребенка. После полного выздоровления рекомендовано регулярно показываться врачу, а так же иметь в аптечке все необходимые капли для промывания слезных каналов.
Последствия дакриоцистита
Если вовремя обратиться к врачу никаких последствий у ребенка после заболевания не будет. Но если дакриоцистит затянулся или было назначено неверное лечение возможно растяжение слезного мешка. Так же возможно возникновения флегмона слезного мешка (гнойное воспаление мешка, без лечения может привести к его гибели), века, орбитальной клетчатки или панофтальмита – это распространения гнойного воспаления глаз, это может привести полной слепоте или сильному снижению зрения.
Длительный воспалительный процесс может перерасти в абсцесс слезного мешка, что в свою очередь станет причиной развития разного рода осложнения у ребенка, и воспаления оболочек головного мозга (энцефалита или менингита).
Гомеопатия при дакриоцистите
Последнее время все большей популярности приобретают гомеопатические средства. Среди многочисленных препаратов наиболее заметный эффект в лечении дакриоцистита имеют:
- «Аргентум нитрикум 30с» — как противовоспалительное средство;
- «Кохлеария арморация 6с» — лекарство, на основе хрена, применяются при воспалениях и раздражения глаз;
- «Тиозинаминум 12с» — помогает при выведении жидкости из слезно-носового слезного канала;
- «Пульсатилла 6с» — применяется в основном в виде мазей, для отведения гнойного отделяемого;
- «Силицея 30с» — применяется в качестве противовоспалительных средств.
Перед применением любого гомеопатического препарата необходима консультация врача.
Средства народной медицины в лечении дакриоцистита
Отвар измельченных цветов ромашки
Заварить в кипяченой воде несколько столовых ложек сухих цветов. Дать настоятся, профильтровать, смачивать ватный диск и приложить к пораженному глазу. Процедуру проводить два раза в сутки.
Сок каланхоэ
Сок каланхоэ обладает дезинфицирующими свойствами. Для применения каланхоэ нужно тщательно вымыть листочки и положить в холодильник на два дня. После чего измельчить и отжать сок, смешать его, в равных пропорциях с физраствором и закапывать в носовой проход.
Настойка с очанки
Можно применять растение, как внутренне, так и в качестве примочек, потому что очанка продается в виде таблеток. Растворить несколько таблеток в теплой воде, смочить ватный спонжик и протирать глазки ребенка три раза в день.
Эффективным средством для лечения дакриоцистита является:
- настой цветов календулы,
- листьев мяты,
- эвкалипта,
- душицы,
- шалфея.
Все ингредиенты смешать в равном количестве, заварить эту смесь в кипяченой воде и настаивать на протяжении двух дней. Раствор отфильтровать и использовать в качестве примочек. Такое средство имеет противовоспалительные и противомикробные действия.
Отвар коры дуба
Смешать кору дуба, чистотел и листья эвкалипта. Все залить кипятком и наставать один час, процедить и закапывать глазки 2 раза в день или делать глазные ванночки.
Лечение ребенка народными методами против дакриоцистита в ряде случаев было эффективно, но категорически запрещено заниматься самолечением. Перед применением любого отвара или настойки, обязательно проконсультируйтесь у врача-офтальмолога.