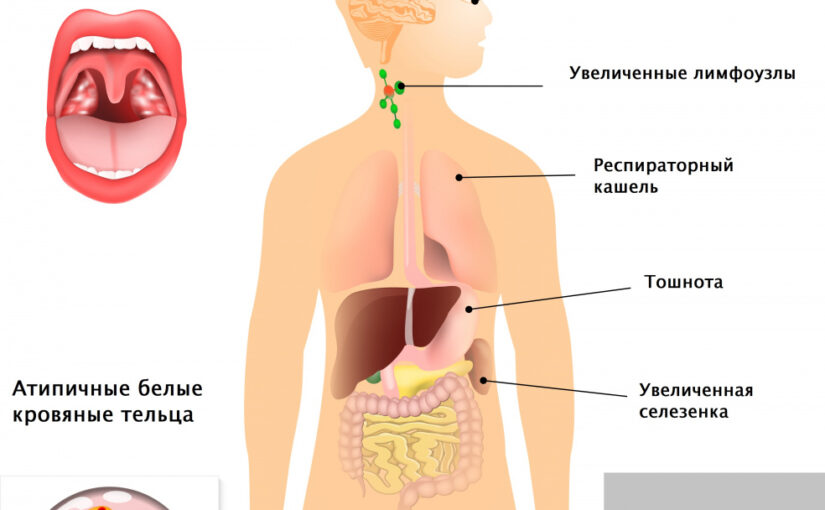
Инфекционный мононуклеоз или болезнь поцелуев – это острое вирусное заболевание, клиническая картина которого это повышенная температура тел, увеличение лимфатических узлов и изменение привычного состава крови.
Впервые это заболевание было описано доктором Филатовым, и долгое время называлась в его честь. После того как в практику лечения и диагностики были введенные анализы крови, американские ученые, увидев изменения в крови пациентов, назвали болезнь инфекционным мононуклеозом. Но в зависимости от вида инфекционного мононуклеоза название может колебаться.
Международная классификация болезни (МКБ-10)
Так в случаи, если болезнь вызвана цитомегаловирусом – циталомегаловирусный мононуклеоз (В27.1 – МКБ-10).
Если же мононуклеоз вызван гамма-герпетическим вирусом – мононуклеоз Эпштейна-Барр (В27.0).
Если причины возникновения мононуклеоза до конца не известны – другой инфекционный мононуклеоз (В27.8).
Если же возбудитель до конца не уточнен (вирус, бактерия, паразиты) – неуточненный инфекционный мононуклеоз (В27.9).
Более чем в 50 процентах случаев мононуклеоз вызван именно вирусом Эпштейна-Барр, около 25 % — цитомегаловирусом, а остальные случаи – если этимологию или возбудителя невозможно установить.
Мононуклеоз может развиваться в острой (первые симптомы проявляются очень быстро, течение болезни стремительное) и хронической (воспаление длится полгода и больше) формах.
По степени тяжести он может быть гладким (когда симптомы проявляются слабо, нету никаких осложнений, и проходит он очень быстро), осложненный, неосложненный или затяжной (в основном такая степень тяжести характерна для хронического мононуклеоза).
Выделяют атипический (бессимптомное течение, или клиническая картина стерта) и типичный (всегда сопровождается основными симптомами) инфекционный мононуклеоз.
Чем же опасен инфекционный мононуклеоз?
Первая опасность таиться именно в неправильном диагностирование, так как клиническая картина походит на ряд других инфекционных заболеваний. Поэтому при появлении первых симптомов, о которых мы расскажем дальше, следует, сразу же обратится к врачу и провести все нужные анализы, а не заниматься самолечением.
Также опасность мононуклеоза заключается в том, что он поражает лимфатическую систему ребенка. Основная функция лимфатической системы это активация иммунной системы и транспорт ее клеток. Если же она работает не совсем правильно, это приводит к общему упадку иммунитета. Как результат, ребенок может легко заразится сопутствующими болезнями, что немного изменяет клиническую картину и осложняет диагностирование.
Причины возникновения инфекционного мононуклеоза
Как уже говорилось, большинство случаев начала болезни это попадание в организм вируса Эпштейна-Барр. Это ДНК содержащий вирус, который при контакте с В-лимфоцитами, заменяет их ДНК на свою, вследствие чего, клетка не гибнет, а перестает выполнять свои функции и просто транспортирует вирус по организму. Так же вирус вызывает бесконтрольное деление клеток, что может привести к онкологическим заболеваниям, в очень редких случаях.
Чаще всего болеют дети в возрасте до 10 лет. Заражение происходит в тесном коллективе, детском саду, школе, кружках. Если Ваш ребенок переболел, очень мала вероятность того, что он заболеет повторно. Источник заражения – другие больные дети. Вирус во внешнее среде гибнет, поэтому заражение происходить только при тесном контакте с больным.
Выделяют несколько путей передачи вируса:
- контактно-бытовой – через бытовые предметы, посуду, полотенца, постельное белье на которые попала слюна больного;
- воздушно-капельный – при тесном контакте, чихание, кашель, поцелуи;
- трансплацентарный – это внутриутробное заражение ребенка от матери;
- парентеральный – при переливании крови;
- трансплантационный – в случаи пересадки органов от больного.
Сколько же длится инфекционный мононуклеоз?
Длительность инкубационного периода (от заражения до появления первых симптомов), колеблется от 5 до 60-65 дней. В этот период наблюдаются самые распространенные симптомы инфекционного мононуклеоза.
Возможно, так же бессимптомное протекание болезни, тогда в этом промежутке времени наблюдается субфебрильная температура (37,0 – 37,5 ˚С), общее недомогание, быстрая утомляемость, заложенность носа.
Если же говорить о том, насколько долго вирус Эпштейна-Барр остается в организме, это зависит от целенаправленного лечения и индивидуальных возможностей иммунной системы ребенка.
Ребенок может быть носителем вируса, и в тоже время быть источником заражения от 1,5 – 2 лет с момента заражения, так и всю свою жизнь. При этом повторного заражения не происходит, вследствие того, что после первого заражения в крови ребенка формируются активные антитела, которые не позволяют вирусу проявляться.
Если же болезнь протекала в легкой форме, возможно повторное заражение в течении нескольких лет, по этому врачи рекомендуют год после излечения не находится на открытом солнце долгое время, а так же не ездить на море.
Симптомы
К самым распространенным симптомам инфекционного мононуклеоза относятся:
- общая слабость, головокружения и частые головные боли, возможны мигрени;
- повышение температуры тела до 40 ˚С и боль в мышцах, а так же в суставах;
- воспаление и заметное увеличение лимфатических узлов, при пальпации (прикосновении) достаточно сильные болезненные ощущения. Без медикаментозного лечения наблюдается не только изменения размеров лимфатических узлов но и их количества (медленное превращение оного узла в цепочку с трех);
- увеличение размеров печени и селезенки;
- повышенная чувствительность к острым респираторным и вирусным болезням (бронхит, ангина, трахеит);
- наличие в крови атипичных мононуклеаров, резко увеличивается число одноядерных элементов крови (моноцитов или лимфоцитов);
- часто на верхней губе ребенка проявляется вирус простого герпеса первого типа или вирус «простого герпеса».
Стадии инфекционного мононуклеоза
За период течения выделяют несколько стадий, которые имеют свою, свою специфическую картину. Так после инкубационного периода наступает начальная стадия течения инфекционного мононуклеоза. Для которой характерно острое начало, температура у ребенка повышается до 38-39°С, наблюдается тошнота, головная боль и ломота в теле.
У некоторых детей, как описывалось раньше, эта стадия скрыта и характеризуется только не сильным ухудшением общего состояния. Для некоторых же пациентов начинается сразу с проявления самых главных трех симптомов, а именно заложенности носа, увеличения лимфоузлов и лихорадки. Длиться она до пяти дней.
Стадия разгара болезни
После чего наступает стадия разгара (к концу первой недели после проявления первых симптомов). Самочувствие ребенка резко ухудшается, температура повышается в плоть до 40 °С, появляются признаки ангины, еще больше выражено увеличение лимфатических узлов и наблюдается увеличение селезенки и печени.
Развитие ангины ухудшает общую картину течения болезни, начинается интоксикация организма, на миндалинах появляется белый рыхлый налет, на нёбе может развиваться сыпь, пурпурного или темно-красного цвета.
Сыпь
Сыпь может распространяться по телу ребенка, на руках, ногах спине, особенностью данного вида сыпи является то что она не чешется, как при остальных болезнях. Какого то специфического лечения она не требует. Но проходит по мере борьбы иммунитета с вирусом. Если сыпь начинает чесаться, возникла аллергическая реакция на антибиотик пенициллинового ряда, в частности амоксицикллин или ампициллин. Часто на этой стадии наблюдается активное слизистое выделение с носика ребенка.
Увеличение лимфоузлов
В период разгара болезни лимфоузлы достигают максимальных размеров (колеблется от горошины до размера грецкого ореха или же куриного яйца). Первые увеличиваются именно шейные лимфатические узлы. Особенность увеличения – симметричность и отечность подкожных участков вокруг лимфоузла, от чего шея у ребенка кажется больше и не совсем правильной формы. Длится этот период у каждого больного по-разному, в зависимости от иммунной системы, средняя длительность две, три недели.
Стадия реконваленсценции
После чего наступает стадия реконваленсценции, когда температура тела приходит в порядок, лимфатические узлы уменьшаются до нормальных размеров, исчезает налет на миндалинах, размеры печени и селезенки приходят в норму, общее самочувствие ребенка улучшается. Длится этот период в среднем до 4 недель.
Как только заметите первые симптомы не занимайтесь самолечением, сразу же обращайтесь к врачу, после проведения всех анализов, он назначит индивидуальное лечение, что поможет, скорее, справится с недугом.
Как же диагностировать инфекционный мононуклеоз у ребенка?
Обычно, при первом посещении врач назначает несколько анализов крови, что бы исключить другие вирусные заболевания. К этим анализам относиться общий анализ крови и биохимия, ультразвуковое диагностирование селезенки и печени, а так же анализ крови на антитела к вирусу Эпштейна-Барр. По результатам анализов и ставится диагноз.
На что же врач обращает внимание?
Первое что указывает на мононуклеоз это увеличение показателей СОЭ (скорость оседания эротроцитов) и количества лимфоцитов, лейкоцитов и моноцитов. Важный показатель при мононуклеозе, это наличие в крови атипических мононуклеаров (большие клетки, у которых большее количество базофильной (с гранлами) цитоплазмы). Это указывает на быстрое развитие воспалительного процесса.
Антитела к вирусу Эпштейна-Барр (ВЭБ инфекция)
Дальше уточняется наличие антител к вирусу Эпштейна-Барр, но если обратиться к врачу не в начале болезни этот анализ может быть не показательным, в крови вирус можно увидеть только на первых стадиях и к 4-6 неделе развития болезни антитела исчезают. Если результат не показательный, врач может назначить дополнительные исследования.
Генетический ПЦР (Полимера́зная цепна́я реа́кция)
К дополнительным анализам относится генетический ПЦР с помощью которого можно обнаружить чужеродную (вирусную) ДНК в крови или иммунограма Т-лимфоцитов (показывает, есть ли иммунный ответ на воспаление).
Кардио
Так же в качестве диагностических методов, при специфических случаях используют электрокардиографическое исследование для обнаружения нарушений ритма сердца или рентген грудной клетки для выявления, увеличенных лимфоузлов.
Все вышеприведенные методы диагностики помогают почти с 100% гарантией поставить точный диагноз и назначить корректное лечение.
Как же лечить инфекционный мононуклеоз у ребенка?
В основном лечение инфекционного мононуклеоза проводится дома, просто следуя предписанию врача. Так же, ко всем препаратам, которые назначаются, следует добавить и правильное питание для малыша. Зачем спросите Вы? Правильное питание поможет исключить продукты, которые во время мононуклеоза будут давать большую нагрузку на пищеварительную систему, могут препятствовать нормальной работе иммунной системы и способствовать упадку иммунитета, наоборот.
Диета
Зачастую при мононуклеозе у деток, сильно нарушается обмен веществ, уменьшается количество витаминов, и первое задание правильного питания – восполнить их. Так же, при инфекционном мононуклеозе, часто страдает печень, на фоне заболевания может, развивается гепатит или желтуха, диета поможет снять нагрузку с печени и снизит до минимума риск развития печеночных болезней. Для этого следует больше употреблять следующие продукты:
- яйца, в виде омлета, на минимальном количестве растительного масла;
- нежирные или постные виды мяса (кролик, индейка, курица);
- молочные продукты (молоко, нежирные творог и сметана, сыры (твердые), сгущённое молоко);
- свежие фрукты и овощи;
- вместо сахара рекомендуется использовать мед или варенье;
- употреблять в пищу зелень;
- различные кашки (овсяная, рисовая, пшенная, гречневая);
- среди мучных продуктов: макароны или домашние сухарики (можно вчерашний хлеб);
- побольше пить (компоты, отвары (особенно с шиповника), соки, кисели);
- не жирная рыба.
Можно постоянно комбинировать блюда и ваш ребенок и не заметит, часто пугающего, здорового питания.
А вот что лучше исключить с рациона так это:
- сало и жирное мясо;
- свежие хлебо-булочные изделия;
- консервы;
- торты с большим количеством кремов с взбитых сливок или масла;
- жирную рыбу и икру;
- жареные или вареные яйца;
- грибы;
- зеленый лук и кислые овощи и фрукты, бобовые;
- газированные напитки, шоколад и мороженое.
Все эти продукты очень перегружают пищеварения ребенка, что для измученного организма не принесет пользы. Кормить ребенка нужно часто, но маленькими порциями. Все это позволит нормализовать работу желудочно-кишечного тракта и помочь организму быстрее справится с болезнью.
Часто врачи рекомендуют, придерживается правильного питания и после выздоровления на протяжении одного года. Если начнете переходить на нормальное, обычное для вас питание, главное помнить что не нужно этого делать резко. Постепенно добавляйте новые продукты питания в рацион малыша, что позволит и в дальнейшем не перегружать пищеварительную систему и даст время адаптироваться до обычного питания.
Влажные уборки
Так же не следует забывать, при лечении инфекционного мононуклеоза и про то, что нужно постоянно делать влажную уборку в комнате ребенка и проветривать ее. Это поможет исключить вторичное инфицирования сопутствующими болезнями.
Прогулки на свежем воздухе
Для ребенка полезны будут частые прогулки на свежем воздухе (при условии нормальной температуры тела) только не под прямыми солнечными лучами, или же находится на солнце не долгое время.
Народные средства
Так же лечение можно совмещать с фитотерапией, отвары из череды, ромашки, бессмертника, календулы, мать-и-мачехи и тысячелистника хорошо помогут медикаментам справиться с вирусом и положительно повлияют на общее самочувствие ребенка. Но применять средства народной медицины лучше только после консультации с врачом, что бы избежать конфликта препаратов.
Стационар
Но не всегда, получается, лечиться дома, при сильных осложнениях ребенка кладут в стационар. Самыми серьезными факторами для госпитализации являются: высокая температура (свыше 39,5 ˚С), сильная интоксикация организма, развития осложнений (печеночные симптомы или разрыв селезенки), блокирование дыхательных путей и развитие асфиксии.
Если у ребенка очень затруднено дыхание возможно, он будет переведен на искусственную вентиляцию легких, в случаи, если не подействуют глюкокортикостероиды.
Если же произошел разрыв селезенки, в срочном порядке проводят спленэктомию (операция по удалению селезенки).
Чем же лечить инфекционный мононуклеоз?
Сейчас нету четкого направления при медикаментозном лечении инфекционного мононуклеоза. Терапия больше направлена на устранения симптомов.
Снять температуру
Для снятия жара применяют: «Парацетамол» в сиропе, «Ибупрофен», ацетилсалициловую кислоту, «Упсарин-упса», «Нурофен», «Панадол», «Калпол».
Остановить ангину
Для купирования ангины, а так же в качестве иммуномодуляторов назначают «ИРС 190», «Анаферон», «Циклоферон», «Виферон», «Флагил», «Трихопол» или «Имудон».
Снизить аллергию
Для снижения аллергических реакций назначают десенсибилизирующие препараты – «Диозолин», «Мебгидролин», «Тавегил», «Клемастин», «Супрастин», «Хлоропирамин», «Перитол», «Ципрогептадин», «Кестин», «Эбастин», «Лоратидин» или «Кларитин».
Вторичная инфекция
Очень часто при инфекционном мононуклеозе развивается вторичная инфекция, по этому назначаются антибиотики пенициллинового ряда (исключение ампициллин – высокая вероятность аллергической реакции): «Амоксициклин», Бензициопенициллина натриевая соль, «Оксациллин» или «Эритромицин».
Микрофлора ЖКТ
Вместе с антибиотиками назначают и пробиотики, что бы нормализовать микрофлору ЖКТ: «Наринэ», «Аципол», «Примадофилус».
Асфиксия (расстройство дыхания)
При угрозе асфиксии назначают курс глюкокортикостероидов – «Преднизолон» или «Дексаметазон».
Печеночные симптомы
Если развиваются печеночные симптомы могут назначить желчегонные препараты («Аллохол», «Фламин», «Никодин», «Холосас» и другие) или гепатопротекторы («Гепалекс», «Лепротек», «Силибин», «Гепафорте» и др.).
Это далеко не полный список препаратов, которые используют при инфекционном мононуклеозе. Не стоит самостоятельно подбирать лекарства. Ваш лечащий врач сделает вам индивидуальный список, который быстро поможет вашему ребенку справиться с болезнью.
Реабилитация
Стоит подготовиться к тому, что реабилитация после инфекционного мононуклеоза будет длительной. Следует придерживаться режима дня и диеты на протяжение года, как было сказано раньше. Так же, в это время не рекомендуется делать прививки. В обязательном порядке 6-12 месяцев наблюдаться у врача и делать анализ крови, что бы не упустить аутоиммунную реакцию.
На этот период нужно исключить тесный контакт с коллективом детей, так как ослабевший иммунитет вашего ребенка, очень восприимчив, в этот период к другим инфекциям. Но это не значит, что нужно постоянно находиться дома с ребенком, просто меньше времени проводить в больших группах. Не стоит в период восстановления после заболевания физически или эмоционально нагружать ребенка. И лучше всего отменить поездки на море и в экзотические страны.
Санаторий
Для реабилитации хорошо подойдут санатории на природе, в сосновом лесу. При выборе санатория обращайте внимание на то, что бы это был именно лечебный, в котором так же будет присутствовать правильное питания и разного рода восстанавливавшие процедуры (плаванье, легкие физические упражнения, гимнастика) а так же медицинское лечение. Такой отдых понравится и ребенку и значительно улучшит его состояние.
Чем опасен инфекционный мононуклеоз и каковы его последствия?
Достаточно опасен сам вирус, так как он может быть причиной развития лимфомы Беркета, назофарингеальной карциномы или В-клеточных опухолей, по этому контроль после перенесенного заболевания так важен, нужно точно удостоверится, что вируса в крови уже нет.
На фоне перенесенного заболевания может развиться менингоэнцефалит, энцефалит, полиневрит или паралич черепных нервов, тяжелей гепатит, диабет 1-го типа.
Со стороны дыхательной системы может развиться обструкция дыхательных путей, инфильтрация легких, пневмония или увеличение миндалин.
Так же, последствием инфекционного мононуклеоза может быть системный васкулит, аутоиммунная анемия, гранулоцитопения или тромбоцитопения. Эти заболевания относятся к классу аутоиммунных, они возникают в тех случаях, когда иммунитет слишком агрессивно реагирует на вирус, и начинает разрушать и бороться непосредственно с самым организмом.
Но не стоит пугаться, все эти осложнения бываю очень и очень редко (около 1% пациентов с инфекционным мононуклеозом). Если четко следовать предписаниям врача, принимать лекарства, вы быстро вылечитесь от этой болезни и вернетесь в обычный для вас ритм жизни.
Профилактика
Какой-то специфической профилактики инфекционного мононуклеоза не создано. К основным правилам можно отнести:
- назначения иммуноглобулинов детям, которые контактируют с носителями вируса Эпштейна-Барр;
- повышение иммунитета последствием закаливания, приема витаминов или иммуномодуляторов;
- влажная уборка и дезинфекция (при распространении болезни) комнат в которых находились больные;
- не следует кушать или пить с чужой посуды, так как в большинстве случаев, вирус передается вместе со слюной;
- соблюдения правил личной гигиены.
Нужно помнить, что вирус не будет развиваться в организме с крепким иммунитетом, поэтому самым важным способом профилактики является укрепление иммунитета, как ребенка, так и вашего.